¿Qué es la Geriatría y qué enfermedades trata un Geriatra?
Descubre todo sobre la geriatría: la especialidad médica dedicada a optimizar la salud, funcionalidad y autonomía de las personas mayores. Conoce qué hace un geriatra y cuándo consultar.

¿Qué es la Geriatría y qué enfermedades trata un Geriatra? Todo lo que debes saber para envejecer con salud
La geriatría es mucho más que atención médica para la vejez. Es la especialidad médica dedicada a optimizar la salud, la autonomía y la independencia de las personas a medida que avanzan en edad.
Vivimos en una “revolución de la longevidad”: la esperanza de vida aumenta y la pirámide poblacional se invierte. En este contexto, comprender qué hace un geriatra es vital para los pacientes, sus familias y la sostenibilidad del sistema de salud. Este artículo explora la figura del médico geriatra, un especialista cuya función no es solo tratar enfermedades, sino abordar el proceso de envejecimiento como una etapa valiosa que requiere un manejo integral.
Aquí descubrirás qué es la geriatría, qué enfermedades atiende con su enfoque único y por qué consultar a un geriatra es la mejor estrategia para mejorar la calidad de vida del adulto mayor. A través de una medicina geriátrica preventiva y basada en evidencia, verás cómo estos profesionales protegen la autonomía del paciente y apoyan incondicionalmente a su cuidador.
1. ¿Qué es la geriatría y qué significa geriatra en el ámbito médico?
Para entender esta disciplina, debemos ir más allá del diccionario. La geriatría es la rama de la medicina dedicada al estudio, diagnóstico, tratamiento y prevención de las enfermedades en las personas mayores.
A diferencia de especialistas que se centran en un solo órgano (como el cardiólogo con el corazón), la geriatría es sistémica y holística. Aborda la complejidad del individuo completo y cómo sus sistemas interactúan entre sí durante el envejecimiento (Acosta-Benito, 2022).
El término geriatra se refiere al médico que lidera este cuidado. Su objetivo principal no es solo “normalizar” un resultado de laboratorio, sino defender la funcionalidad. Busca entender cómo una enfermedad impacta la vida diaria y la capacidad de autocuidado del mayor.

Edad Cronológica vs. Edad Biológica
Un concepto central en geriatría es la distinción entre:
- Edad cronológica: Los años que marca el calendario.
- Edad biológica: El desgaste real del cuerpo a nivel celular y sistémico.
Dos personas de 80 años pueden ser radicalmente distintas: una corre maratones y otra depende de oxígeno. El geriatra adapta el tratamiento a la edad biológica.
- Ejemplo clínico: Una presión arterial de 120/80 mmHg (ideal para un joven) podría causar mareos y caídas en un paciente frágil de 85 años con rigidez arterial. El geriatra ajusta la meta para evitar riesgos.
Al adaptar la medicina a la fisiología de la homeostenosis (la reducción natural de la reserva del cuerpo para responder al estrés), la geriatría prioriza los valores y metas del paciente sobre protocolos rígidos diseñados para jóvenes.
2. ¿Qué es un médico geriatra y cuál es su formación como especialista?
Un médico geriatra es un especialista altamente cualificado. Su camino formativo está diseñado para dominar la complejidad clínica:
-
Medicina General: Completa su formación universitaria (6-7 años).
-
Especialidad: Realiza una residencia hospitalaria en geriatría o medicina interna con subespecialidad (2-4 años adicionales), avalada por organismos como el Consejo Mexicano de Geriatría.
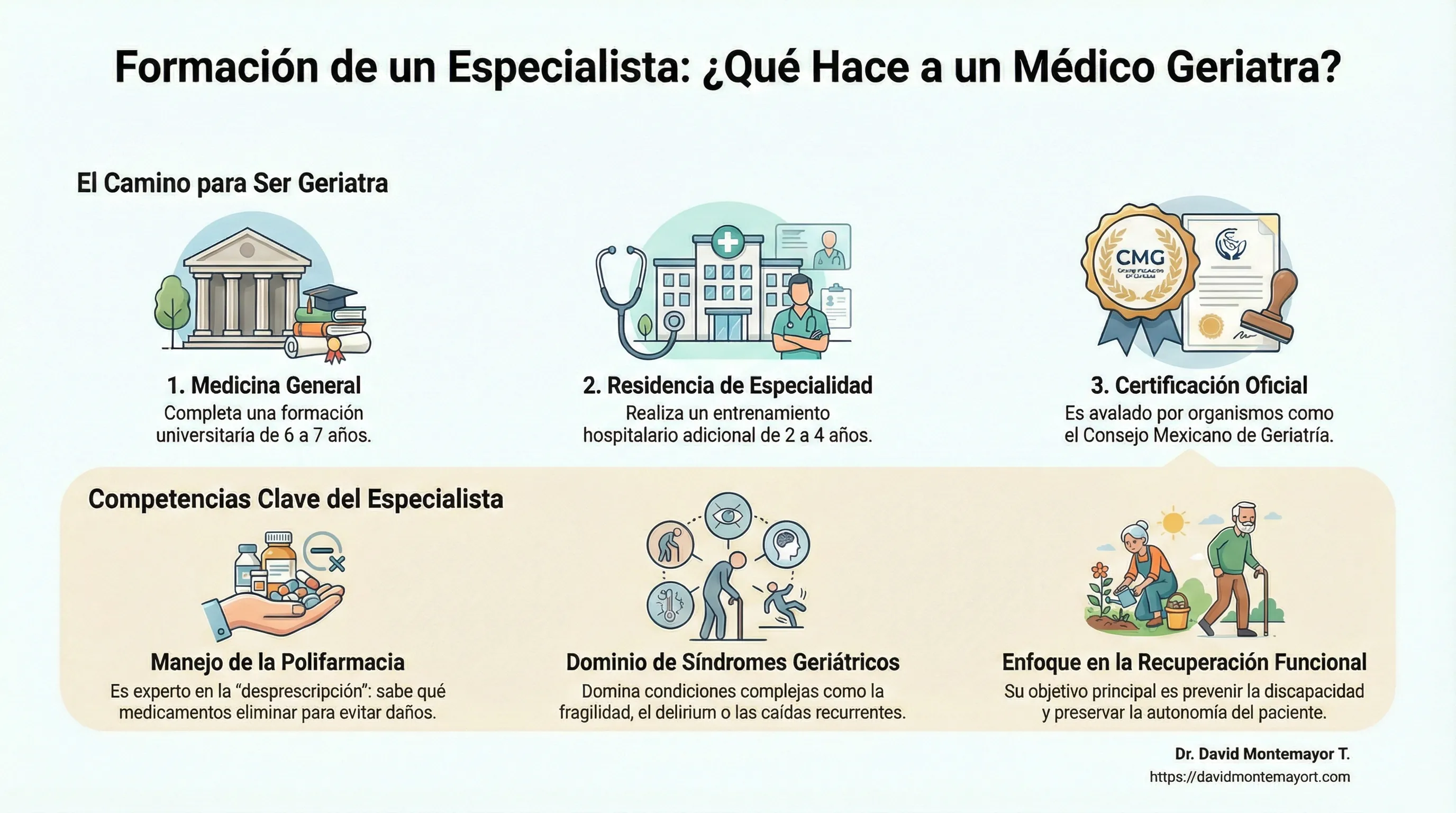
Durante este entrenamiento intensivo, el médico rota por unidades de cuidados agudos, rehabilitación, clínicas de memoria y cuidados paliativos. Adquiere competencias clave que lo diferencian de otros médicos:
- Manejo de la Polifarmacia: Es experto en la “desprescripción”. Sabe distinguir qué medicamentos son necesarios y cuáles causan más daño que beneficio.
- Síndromes Geriátricos: Domina condiciones complejas que no son enfermedades aisladas, como la fragilidad, el delirium o las caídas recurrentes.
Los geriatras son médicos que eligen centrarse en los desafíos únicos de los pacientes mayores, con un enfoque obsesivo en la recuperación funcional y la prevención de la discapacidad.
3. ¿Cuál es la diferencia entre un médico internista y un geriatra?
Esta es una duda común. Ambas especialidades atienden adultos, pero su filosofía es distinta. No es competencia, es perspectiva:
- El Médico Internista (El experto en la enfermedad): Se enfoca en el diagnóstico y tratamiento de enfermedades complejas en el adulto global (de 18 a 100 años). Su enfoque suele ser “organocéntrico” (curar el riñón, bajar la presión) buscando restaurar la normalidad fisiológica.
- El Médico Geriatra (El experto en el paciente mayor): Añade una capa indispensable: la funcionalidad. Entiende la fisiología del “anciano frágil”.
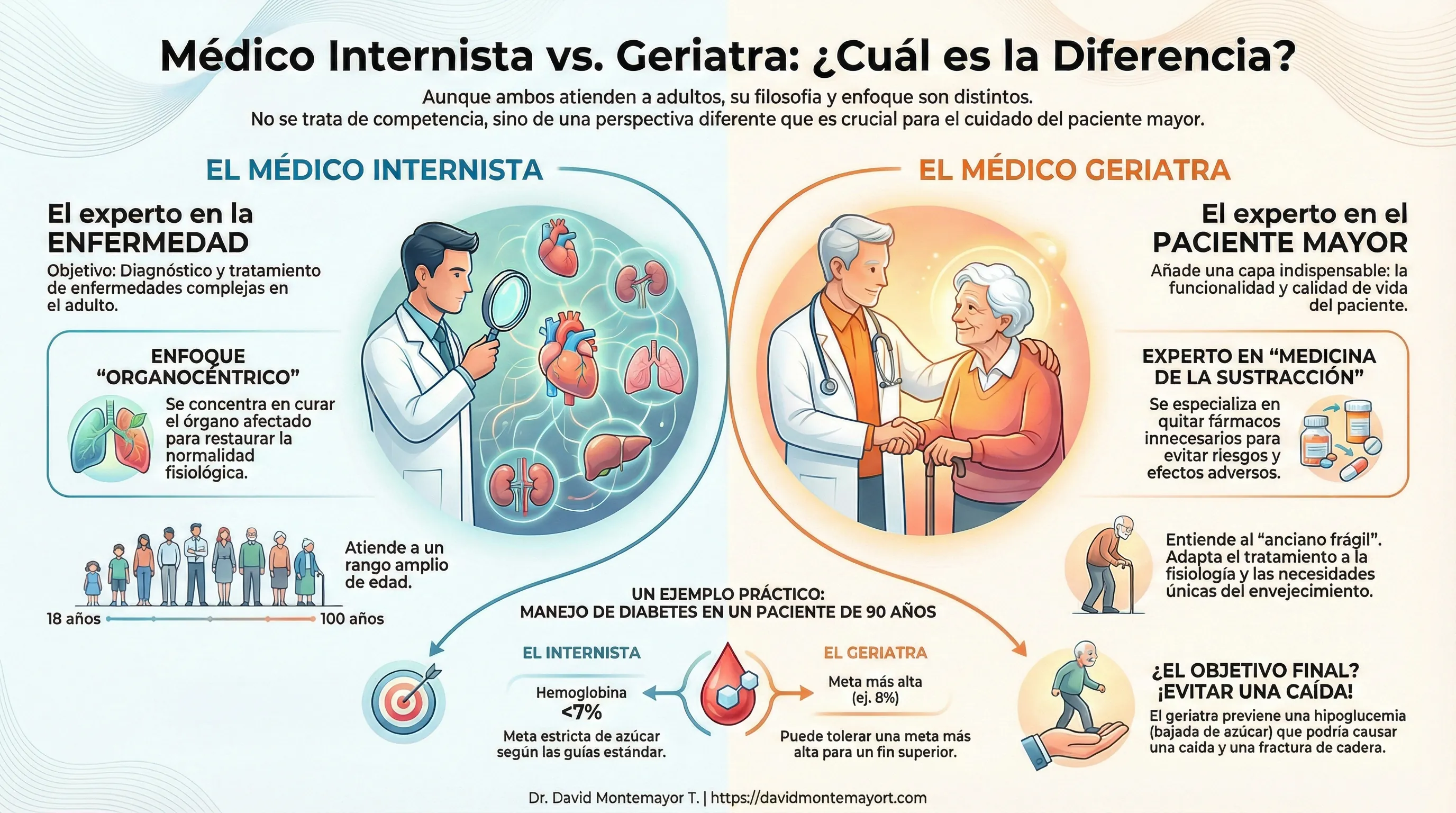
Ejemplo práctico:
Mientras un internista podría buscar que la hemoglobina glicosilada (azúcar) de un paciente de 90 años esté debajo del 7% (según guías estándar), un geriatra podría tolerar un 8%. ¿Por qué? Para evitar hipoglucemias (bajones de azúcar) que provocarían una caída y una fractura de cadera.
El geriatra es experto en “medicina de la sustracción” (quitar fármacos innecesarios), mientras la medicina tradicional tiende a la adición.
4. ¿Qué enfermedades atiende un geriatra?
El campo de acción del geriatra es vasto. Maneja condiciones crónicas comunes como hipertensión, diabetes, osteoporosis severa, artrosis e insuficiencia cardíaca. Sin embargo, su verdadero valor está en detectar la “presentación atípica” de la enfermedad.
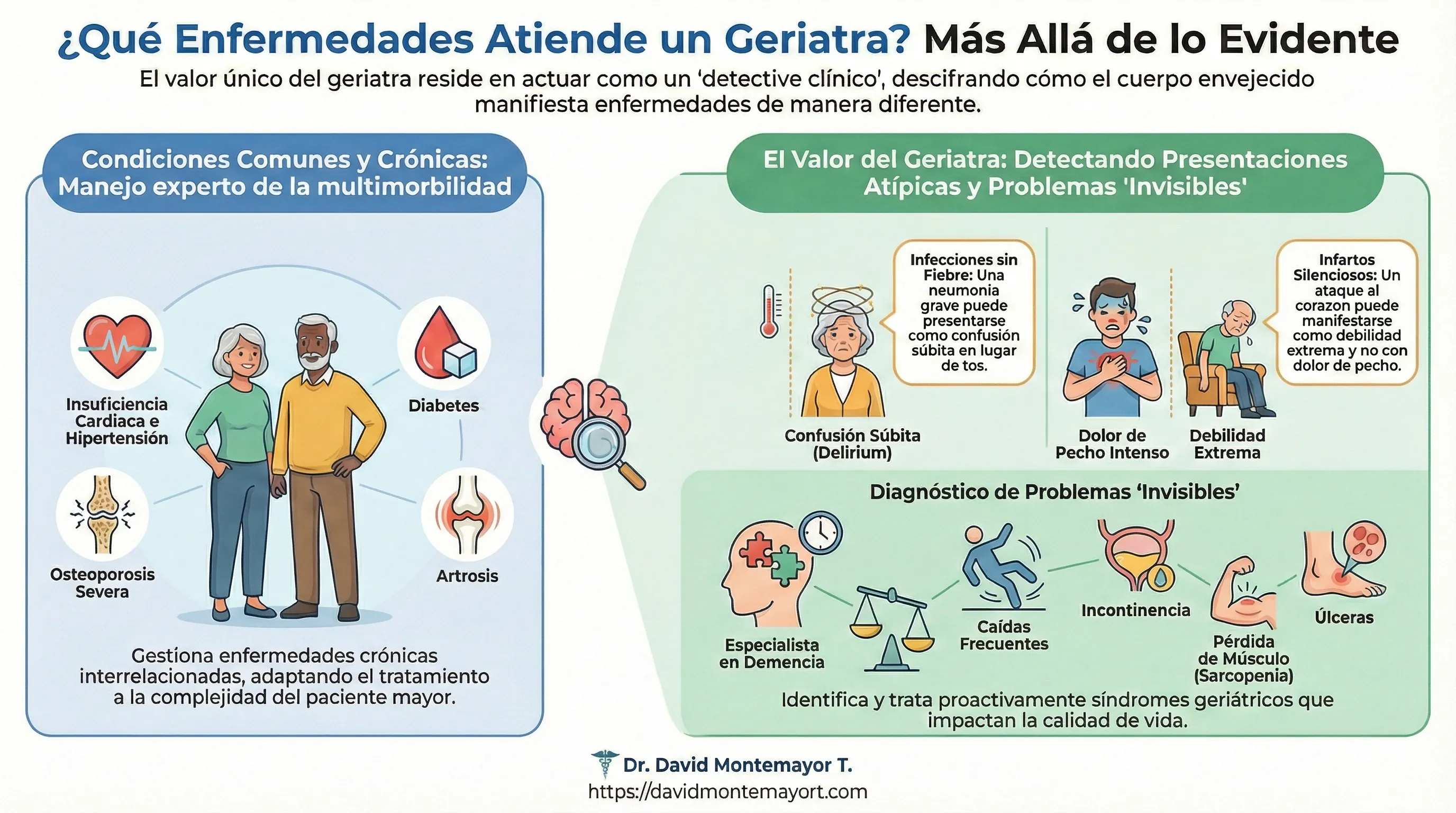
El cuerpo envejecido no siempre sigue el libro de texto:
- Infecciones sin fiebre: Una neumonía grave puede presentarse sin fiebre ni tos. En su lugar, el paciente sufre confusión repentina (delirium) o deja de comer.
- Infartos silenciosos: Un ataque al corazón puede no doler en el pecho. Puede manifestarse como debilidad extrema, falta de aire o malestar estomacal.
- Abdomen agudo sin dolor: Una apendicitis puede cursar sin el dolor intenso característico.
El geriatra actúa como detective para descifrar estos síntomas sutiles. Además, es el especialista idóneo para:
- Demencia: Diagnóstico diferencial y tratamiento de Alzheimer, demencia vascular, cuerpos de Lewy, etc.
- Deterioro Cognitivo Leve: Prevención de su progresión.
- Problemas “invisibles”: Caídas frecuentes, incontinencia (un tabú que aísla socialmente), sarcopenia (pérdida de músculo) y úlceras por presión.
5. ¿Qué tipo de pacientes necesitan de un geriatra?
No todo mayor de 60 años necesita un geriatra; muchos pueden ser atendidos por un médico familiar. Sin embargo, existe un perfil de paciente que se beneficia vitalmente de esta especialidad:
-
Multimorbilidad Compleja: Pacientes con 3 o más enfermedades crónicas activas donde los tratamientos empiezan a chocar entre sí.
-
Polifarmacia: Personas que toman más de 5 medicamentos diarios. Requieren una depuración experta para evitar toxicidad.
-
Fragilidad: Pacientes con pérdida de peso involuntaria, debilidad, lentitud al caminar y agotamiento. La fragilidad es reversible si se trata a tiempo.
-
Deterioro Cognitivo/Conductual: Olvidos que afectan la vida diaria, desorientación o cambios de personalidad.
-
Dependencia: Quienes requieren ayuda para actividades básicas (bañarse, vestirse) y sus cuidadores.
-
Hiperfrecuentadores: Adultos mayores que reingresan constantemente al hospital.
6. ¿Qué hacen los geriatras durante una valoración geriátrica integral?
La Valoración Geriátrica Integral (VGI) es el “estetoscopio” del geriatra. Es una auditoría clínica exhaustiva que va más allá de medir la presión. Evalúa cuatro esferas clave:
-
Esfera Clínica: Revisión minuciosa de enfermedades y la “bolsa de medicamentos”. Se buscan duplicidades o dosis incorrectas.
-
Esfera Funcional: Se mide la independencia. ¿Puede el paciente bañarse solo (ABVD)? ¿Puede manejar su dinero o cocinar (AIVD)? La función es el mejor predictor de calidad de vida.
-
Esfera Mental: Pruebas de memoria (como el Mini-Mental) y tamizaje de depresión o ansiedad, que a menudo se esconden tras quejas físicas.
-
Esfera Social: Análisis del entorno. ¿Vive solo? ¿Hay barreras arquitectónicas? Se evalúa también la sobrecarga del cuidador para prevenir el colapso familiar.
Este enfoque permite ver el “iceberg” completo, no solo la punta.
7. ¿Cuándo es recomendable ir al geriatra?
No esperes a una crisis grave. Acudir a tiempo puede prevenir el deterioro irreversible. Se recomienda consultar cuando:
- Hay fallos de memoria: Olvidos que preocupan a la familia, perderse en lugares conocidos o repetir preguntas.
- Ocurre una caída: Incluso si no hay fractura. Una caída es el predictor más fuerte de fracturas futuras.
- Hay pérdida de peso: Sin estar a dieta. Puede esconder problemas dentales, depresión o causas orgánicas.
- Post-Hospitalización: Tras un alta hospitalaria, el riesgo de deterioro funcional es altísimo.
- Cambios de ánimo: Tristeza profunda o apatía. La depresión no es normal en la vejez.
- Cirugía Programada: Para una Valoración Preoperatoria que reduzca el riesgo de complicaciones como el delirium.
Un nicho vital es la prevención: una consulta a los 65 años para planear un “envejecimiento exitoso” es la mejor inversión.
8. ¿Para qué sirve un geriatra en el cuidado de las personas mayores?
El geriatra sirve como el director de orquesta de la salud del anciano. Unifica tratamientos que a menudo vienen fragmentados (el cardiólogo prohíbe la sal, el endocrinólogo pide dieta, el traumatólogo manda reposo).
Su meta suprema es preservar la autonomía e independencia. En hospitales, su intervención ha demostrado reducir la estancia, los reingresos y complicaciones graves como el delirium (Coca & Castelblanco, 2021).
Además, actúa como guía ético. Alinea los tratamientos médicos con los valores y deseos del paciente, evitando el encarnizamiento terapéutico y facilitando la toma de decisiones compartida.
9. ¿Cuál es la diferencia entre gerontología y geriatría?
Aunque suenan similar, son distintas:
- Geriatría: Es la rama clínica de la medicina. Diagnostica, trata, cura y rehabilita enfermedades.
- Gerontología: Es la ciencia multidisciplinaria que estudia el envejecimiento como fenómeno biológico, social y cultural.
Un gerontólogo puede ser sociólogo o arquitecto. Un médico geriatra tiene la licencia para prescribir y tratar, utilizando conocimientos gerontológicos para contextualizar su práctica. Son complementarios: el gerontólogo ve el bosque (la sociedad), el geriatra cuida el árbol (el paciente).
10. ¿Cómo maneja el geriatra síndromes como la demencia?
Los síndromes geriátricos (demencia, caídas, incontinencia) son complejos y multifactoriales. No se curan con una sola pastilla.
En la demencia (ej. Alzheimer), el manejo va más allá de la memoria. El geriatra controla los síntomas que más agotan a la familia: insomnio, agresividad o alucinaciones. Busca causas reversibles (dolor, infección) antes de sedar al paciente.
En osteoporosis y fracturas, el objetivo es la rehabilitación temprana para recuperar la función. Al medicar con precaución, el geriatra evita la “cascada de prescripción” (dar un fármaco para curar el efecto secundario de otro), protegiendo al paciente de daños iatrogénicos.
11. ¿Por qué es vital el geriatra para el cuidador y la familia?
El geriatra reconoce al cuidador como el “paciente oculto”. Entiende que si el cuidador colapsa, el paciente se complica.
Por ello, dedica tiempo a:
- Evaluar el bienestar del cuidador.
- Enseñar manejo de conductas difíciles.
- Simplificar la medicación.
- Adaptar el hogar para evitar accidentes.
En etapas finales, coordina los cuidados paliativos, asegurando confort y dignidad. El geriatra es un aliado indispensable para navegar las decisiones difíciles del cuidado.
12. ¿Cómo ayuda la medicina geriátrica a mejorar la calidad de vida?
El fin último es mejorar el bienestar subjetivo, combatiendo el “edadismo” (la idea de que “ya es viejo, no hay nada que hacer”). A través de la promoción de la salud y el ejercicio adaptado, demuestra que nunca es tarde para mejorar.
Al tratar aspectos como la depresión o la soledad, la geriatría devuelve el protagonismo al paciente, asegurando que cada año ganado sea un año vivido con la mayor plenitud posible.
Puntos clave a recordar
- Enfoque: El geriatra se centra en la funcionalidad y la edad biológica, no solo en la enfermedad.
- Diferencia: Aporta la visión experta en cognición y desprescripción que a veces escapa a la medicina general.
- Perfil: Ideal para pacientes con múltiples enfermedades, polifarmacia, fragilidad o problemas de memoria.
- Herramienta: Usa la Valoración Geriátrica Integral (VGI) para detectar problemas ocultos.
- Alerta: Acude ante fallos de memoria, caídas o pérdida de peso.
- Aliado: Es un apoyo vital para el cuidador y la familia en la toma de decisiones.
Referencias
- Acosta-Benito, M. A. (2022). Frailty in primary care: Diagnosis and multidisciplinary management. National Library of Medicine / PubMed Central. https://pmc.ncbi.nlm.nih.gov/articles/PMC9198324/
- Barrio-Cortes, J., del Cura-González, I., Martínez-Martín, M., López-Rodríguez, C., Jaime-Sisó, M. A., & Suárez-Fernández, C. (2019). Adjusted morbidity groups: Characteristics and comorbidities in patients with chronic conditions according to their risk level in Primary Care. National Library of Medicine / PubMed Central. https://pmc.ncbi.nlm.nih.gov/articles/PMC7025976/
- Coca, D. J., & Castelblanco, S. M. (2021). In-hospital complications in an acute care geriatric unit. Universitas Medica / PubMed Central. https://pmc.ncbi.nlm.nih.gov/articles/PMC8382119/
¿Necesita una consulta geriátrica?
Si tiene preguntas sobre este tema o desea una evaluación personalizada, no dude en contactarme para agendar una consulta.